Aufgrund einer Bindegewebsschwäche kann es zur Senkung und später zum Austreten des Enddarms kommen. Die Krankheit kommt vornehmlich bei Frauen vor, das Durchschnittsalter der betroffenen Patientinnen liegt etwa bei 70 Jahren. Bei der Entstehung spielt die lockere Aufhängung des Rektums im kleinen Becken eine wichtige Rolle. Diese wird durch eine tiefe Mündung des unteren Bauchraums (Douglas) begünstigt. In der Anamnese der Betroffenen findet man häufig eine langdauernde chronische Obstipation und allenfalls schwere Geburten.
Im Anfangsstadium kommt es zu einer Senkung des Rektums mit einer inneren Einstülpung der Enddarmwand (Intussuszeption). Das Frühstadium wird auch als versteckter oder innerer Enddarm-Vorfall (Rektumprolaps) bezeichnet. Bei fortgeschrittener Erkrankung kommt der Enddarm zum After heraus. Anfänglich geht er spontan wieder zurück, später muss der Prolaps oft manuell zurückgeschoben werden. Die verschiedenen Ausprägungsgrade des Rektumprolapses werden im Kapitel „chronische Obstipation“ erläutert. Im fortgeschrittenen Stadium ist die laparoskopische Rektopexie indiziert.
<div id="section-1" class="anchor-titel"></div>
Welche Voraussetzungen müssen erfüllt sein
Im Frühstadium des Rektumprolapses (Intussuszeption) kann oft eine konservative Therapie der chronischen Obstipation die Symptome lindern. Wenn dies nicht zum Erfolg führt, muss eine gründliche präoperative Vorabklärung durchgeführt werden. Dazu gehören die Darmspiegelung (Koloskopie) und die Defäkographie (konventionell mit Kontrastmitteleinlauf oder mittels MRI), d.h. die dynamische Untersuchung des Defäkationsvorganges.
Bei einer alleinigen rektalen Intussuszeption, evtl. kombiniert mit einer anterioren Rektozele, wird vorerst eine konservative Therapie vorgeschlagen mit Stuhlregulierung und Beckenboden-Physiotherapie. In fortgeschrittenen Fällen mit ausgeprägter Beckenbodensenkung und bei Versagen der konservativen Therapie wird die laparoskopische Rektopexie bevorzugt.
Die betroffenen Patienten sollten gesund genug sein, um eine Vollnarkose ertragen zu können. Die meist älteren Patienten müssen gründlich internistisch abgeklärt werden, um operative Risikofaktoren zu erkennen und vor der Operation zu behandeln.
Bei Narkoseeinleitung wird schliesslich eine Antibiotikakombination verabreicht, um allfälligen entzündlichen Komplikationen vorzubeugen.
<div id="section-2" class="anchor-titel"></div>
Was passiert vor der Operation
Der Spitaleintritt ist meist am Tag der Operation geplant. Allfällige Voruntersuchungen vom Hausarzt sind willkommen und werden entsprechend weitergeleitet. Vor der Operation ist auch ein Gespräch mit dem Anästhesisten geplant, der Sie über das Narkoseverfahren ausführlich aufklärt.
Unmittelbar vor der Operation wird ein kleiner Einlauf verabreicht, um das Rektum möglichst vollständig zu entleeren. Eine vollständige Entleerung des gesamten Darmes, wie es z.B. bei einer Koloskopie nötig ist, führen wir nicht mehr durch.
<div id="section-3" class="anchor-titel"></div>
Was wird bei der Operation genau gemacht
Grundsätzlich stehen drei verschiedene Operationsverfahren zur Verfügung, die vornehmlich laparoskopisch durchgeführt werden:
- Lap. Rektopexie
- Lap. Resektions-Rektopexie
- Lap. Rekto-Vagino-Sakropexie (engl. ventral Rectopexy)
Alle operativen Techniken haben zum Ziel, den Enddarm aus dem kleinen Becken herauszuholen, zu strecken und am Steissbein (Sakrum) zu fixieren. Dadurch wird der Rektumprolaps zurückgezogen. Die Fixierung (Pexie) des Enddarms soll ein Wiederauftreten (Rezidiv) eines Prolapses verhindern.
Laparoskopische Rektopexie
Für den laparoskopisch durchgeführten Eingriff verwenden wir fünf Trokar-Zugänge. Oberhalb des Nabels wird die Kamera eingeführt (Laparoskop). Oft findet sich ein extrem tief mündender unterer Bauchraum (Douglasraum), was einer der wichtigsten Ursachen bei der Entstehung des Rektumprolapses ist. Das Bauchfell rechts neben dem Enddarm wird eingeschnitten und das gesamte Rektum wird bis zum Beckenboden mobilisiert. Es wird dabei streng darauf geachtet, dass die Mobilisation ausschliesslich von rechts und von hinten durchgeführt wird, damit die autonomen Nervenfasern nicht zu stark in Mitleidenschaft gezogen werden. Dies kann ansonsten zu einer Denervation des Rektums führen, was dessen Entleerung nach der Operation zusätzlich erschweren könnte. Der mobilisierte Enddarm wird anschliessend locker nach oben gezogen und am Sakrum fixiert. In der Regel implantieren wirzusätzlich ein Kunststoffnetz, das am Sakrum fixiert wird und wie eine Manschette den Darm umgibt. Das Kunststoffnetz hat das Ziel, zusätzliche Verwachsungen (Adhäsionen) entstehen zu lassen, damit der Darm dauerhaft auf der gewünschten Höhe fixiert bleibt.
Laparoskopische Resektions-Rektopexie
Patientinnen mit chronischer Obstipation und obstruktiver Defäkationsstörung haben oft einen überlangen Dickdarm. In diesen Fällen oder auch bei gleichzeitiger Sigmadivertikulose wird gelegentlich das Sigma entfernt. Der verbleibende Dickdarm wird an den Enddarm angelegt und mit einem Klammernahtgerät wieder verbunden. Danach wird wie bei der Rektoskopie der Darm an das Sakrum angenäht. Da es bei einer Darmresektion zu einer bakteriellen Kontamination kommen kann, verzichtet man meist auf die Implantation eines Kunststoffnetzes.
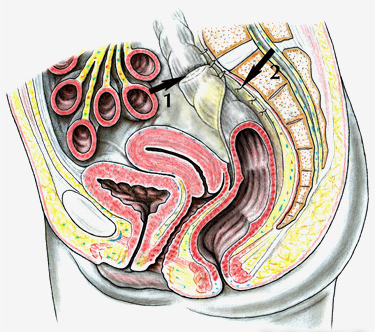
Nicht selten ist die obstruktive Defäkationsstörung mit einem überlangen Sigma vergesellschaftet. Entsprechend ist die Resektionsrektopexie die am häufigsten durchgeführte Operation, bei welcher ein Teil des Dickdarms reseziert und eine Anastomose (1) angelegt wird. Der Enddarm mitsamt dem Dickdarm wird mit Nähten an das Sakrum (2) fixiert
Laparoskopische Rekto-Vagino-Sakropexie
Bei dieser Operation handelt es sich um die neuste Technik, die vor allem bei weiblichen Patienten angewendet wird. Frauen haben häufig eine allgemeine Bindegewebsschwäche, die für die Kombination von Rektumprolaps, Vorfall der Geschlechtsorgane und auch Blasenprobleme verantwortlich gemacht werden kann. Bei der Rekto-Vagino-Sakropexie (engl.ventral rectopexy) wird mit einem Netzstreifen nicht nur das Rektum, sonder nauch die Vagina angehoben und am Sakrum fixiert. Beim Zusammentreffen eines Rektumprolapses resp. einer Intussuszeption, Rektozele und Enterozele wird diese Technik bevorzugt. Patientinnen mit einer Beckenbodensenkung können ebenfalls von dieser Operation profitieren. Nach Implantation und Fixation des Netzstreifens wird der Douglasraum rekonstruiert, d.h. das Bauchfell wird über dem Netz und den gelegten Nähten verschlossen, womit der Douglas angehoben wird. Diese Kombination soll eine spätere auftretende Enterozele verhindern.
Die Operation kann in der Regel laparoskopisch durchgeführt werden. Neuerdings verwenden wir auch den Da-Vinci Roboter® dafür. Bei Problemen oder vorbestehenden Verwachsungen muss allenfalls das offene Vorgehen (Laparotomie) gewählt werden. Mögliche Komplikationen während der Operation sind Blutungen und Verletzung von Nachbarorganen.
<div id="section-4" class="anchor-titel"></div>
Was passiert nach der Operation
Der postoperative Verlauf gestaltet sich in den meisten Fällen komplikationslos. Bis zum ersten Stuhlgang können mehrere Tage vergehen. Gelegentlich kann es Druckgefühl im Becken oder leichte Schmerzen geben, die nach Stunden bis Tagen vergehen. Vor allem bei vorbestehender Schliessmuskelschwäche muss mit einer zumindest vorübergehenden Stuhlinkontinenz gerechnet werden. Mit der Zeit und unter Verwendung von Quellmitteln (z.B. Mucilar®)kann sich die Kontinenz wieder normalisieren.
Ganz selten sind entzündliche Komplikationen im kleinen Becken, die entweder auf die Implantation des Kunststoffnetzes oder auch auf die Eröffnung des Darms bei einer Resektion zurückgeführt werden können.
<div id="section-5" class="anchor-titel"></div>
Wie muss man sich zu Hause verhalten
Alle Patienten kriegen ein Quellmittel mit nach Hause und sind gehalten, es regelmässig einzunehmen. Wichtig ist es, während 6 Wochen nach der Operation starkes Pressen zu vermeiden. Nach der Operation soll das Rektum in gestreckter Stellung am Steissbein verwachsen und entsprechend fixiert bleiben. Je nach Stuhlgang ist allenfalls ein leichtes Abführmittel (z.B. Laxoberon®Tropfen) nötig.
Nach einer laparoskopisch durchgeführten Operation müssen keine Fäden entfernt werden. Die kleinen Hautschnitte werden unter der Haut versteckt mit einem resorbierbaren Faden verschlossen. Eine chirurgische Kontrolle ist 6 Wochen nach dem Eingriff vorgesehen.
<div id="section-6" class="anchor-titel"></div>
Wie sieht der Langzeitverlauf aus
Bei gutem Stuhlverhalten und regelrechter Stuhlregulierung ist ein Rezidivprolaps, d.h.ein Wiederauftreten eines Rektumprolapses mit bis zu 10 % eher selten. Gelegentlich klagen die Patienten über eine chronische Obstipation, deren Ursprung nicht immer klar ist. Wichtig ist auch zu vermerken, dass eine bereits vor der Operation bestehende Stuhlinkontinenz nur selten vollständig verschwindet. Durch stuhlregulierende Massnahmen kann aber die Kontinenz deutlich verbessert werden.